Triglyceride-Glucose Index as a Predictor of Cardiovascular Outcomes in Acute Coronary Syndrome Patients
DOI:
https://doi.org/10.24950/rspmi.2762Keywords:
Acute Coronary Syndrome, Biomarkers, TriglyceridesAbstract
Introdução: As doenças cardiovasculares (DCV), em particular a síndrome coronária aguda(SCA), continuam a ser uma das principais causas de morbilidade e mortalidade em todo o mundo. A resistência à insulina (RI) tem emergido como um fator determinante, embora frequentemente subvalorizado, no risco cardiovascular. O índice triglicerídeos-glicose (TyG) é um marcador simples e validado de RI, com potencial prognóstico para eventos cardiovasculares adversos. No entanto, o seu papel prognóstico na SCA permanece pouco estudado.
O nosso objetivo foi avaliar o impacto do índice TyG nos outcomes cardiovasculares de doentes internados por SCA submetidos a intervenção coronária percutânea (ICP), e determinar se a sua combinação com o score GRACE melhora a estratificação de risco e a acuidade prognóstica.
Métodos: Estudo observacional, retrospetivo e unicêntrico, incluindo 534 doentes adultos com diagnóstico de SCA entre janeiro de 2019 e dezembro de 2023. Os doentes foram estratificados em grupos de baixo e alto risco segundo o índice TyG (cut-off: 8,80) e o score GRACE (cut-off: 109). Foram recolhidos dados demográficos, clínicos, laboratoriais e angiográficos. O endpoint primário foi a ocorrência de eventos cardiovasculares e cerebrovasculares adversos maiores (MACCE) aos 12 meses, incluindo enfarte agudo do miocárdio (EAM), AVC, revascularização e morte. Foram realizadas análises de sobrevivência de Kaplan-Meier.
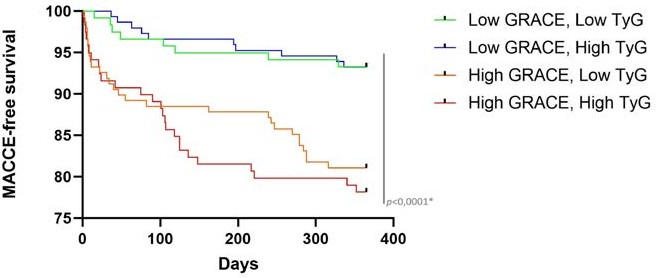
Resultados: Os doentes com índice TyG elevado eram significativamente mais jovens e apresentavam maior prevalência de diabetes, dislipidemia, obesidade e doença renal crónica. Apesar de não se observarem diferenças significativas na anatomia coronária ou no tipo de apresentação do SCA, os marcadores metabólicos estavam marcadamente piores no grupo TyG elevado. Isoladamente, o índice TyG não se associou à incidência de MACCE, mas previu significativamente melhor a sobrevivência livre de EAM do que o score GRACE (p=0,046 vs p=0,068). A combinação de ambos permitiu uma estratificação estatisticamente significativa da sobrevivência livre de MACCE e EAM (p<0,0001 e p=0,030, respetivamente).
Conclusão: O índice TyG é um marcador acessível e de baixo custo que reflete a carga cardiometabólica e a resistência à insulina. Embora isoladamente não preveja MACCE a curto prazo, melhora a estratificação do risco de EAM, sobretudo quando combinado com o score GRACE. Estes dados sugerem que a integração de marcadores metabólicos como o TyG nos modelos de risco em SCA poderá melhorar a previsão de risco cardiovascular a longo prazo.
Downloads
References
1. Sacco RL, Roth GA, Reddy KS, Arnett DK, Bonita R, Gaziano TA, et al. The heart of 25 by 25: achieving the goal of reducing global and regional premature deaths from cardiovascular diseases and stroke: a modeling study from the American Heart Association and World Heart Federation. Circulation. 2016;133:e674-690.
2. Piironen M, Ukkola O, Huikuri H, Havulinna AS, Koukkunen H, Mustonen J, et al. Trends in long-term prognosis after acute coronary syndrome. Eur J Prev Cardiol. 2017;24:274–80.
3. Byrne RA, Rossello X, Coughlan JJ, Barbato E, Berry C, Chieffo A, et al. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J Acute Cardiovasc Care. 2024;13:55-161. doi: 10.1093/ehjacc/zuad107. Erratum in: Eur Heart J Acute Cardiovasc Care. 2024;13:455. doi: 10.1093/ehjacc/zuad156.
4. Mancusi C, de Simone G, Best LG, Wang W, Zhang Y, Roman MJ, et al. Myocardial mechano-energetic efficiency and insulin resistance in non-diabetic members of the strong heart study cohort. Cardiovasc Diabetol. 2019;18:56. doi: 10.1186/s12933-019-0862-9.
5. Khan SH, Sobia F, Niazi NK, Manzoor SM, Fazal N, Ahmad F. Metabolic clustering of risk factors: evaluation of Triglyceride-glucose index (TyG index) for evaluation of insulin resistance. Diabetol Metab Syndr. 2018;10:74. doi: 10.1186/s13098-018-0376-8.
6. Minh HV, Tien HA, Sinh CT, Thang DC, Chen CH, Tay JC, et al. Assessment of preferred methods to measure insulin resistance in Asian patients with hypertension. J Clin Hypertens. 2021;23:529–37. doi: 10.1111/jch.14155.
7. Simental-Mendía LE, Rodríguez-Morán M, Guerrero-Romero F. The product of fasting glucose and triglycerides as surrogate for identifying insulin resistance in apparently healthy subjects. Metab Syndr Relat Disord. 2008;6:299–304.
8. Sánchez-Íñigo L, Navarro-González D, Fernández-Montero A, Pastrana-Delgado J, Martínez JA. The TyG index may predict the development of cardiovascular events. Eur J Clin Invest. 2016;46:189–97.
9. Tao LC, Xu JN, Wang TT, Hua F, Li JJ. Triglyceride-glucose index as a marker in cardiovascular diseases: landscape and limitations. Cardiovasc Diabetol. 2022;21:68. doi: 10.1186/s12933-022-01511-x.
10. Liang S, Wang C, Zhang J, Liu Z, Bai Y, Chen Z, et al. Triglyceride-glucose index and coronary artery disease: a systematic review and meta-analysis of risk, severity, and prognosis. Cardiovasc Diabetol. 2023;22:170. doi: 10.1186/s12933-023-01906-4.
11. Yang Q, Vijayakumar A, Kahn BB. Metabolites as regulators of insulin sensitivity and metabolism. Nat Rev Mol Cell Biol. 2018;19:654–72. doi: 10.1038/s41580-018-0044-8.
12. Riehle C, Abel ED. Insulin signaling and heart failure. Circ Res. 2016;118:1151–69.
13. Molina MN, Ferder L, Manucha W. Emerging role of nitric oxide and heatshock proteins in insulin resistance. Curr Hypertens Rep. 2016;18:1.
14. Nishikawa T, Kukidome D, Sonoda K, Fujisawa K, Matsuhisa T, Motoshima H, et al. Impact of mitochondrial ROS production in the pathogenesis of insulin resistance. Diabetes Res Clin Pract. 2007;77:S161-164.
15. Jia G, DeMarco VG, Sowers JR. Insulin resistance and hyperinsulinaemia in diabetic cardiomyopathy. Nat Rev Endocrinol. 2016;12:144–53. doi: 10.1038/nrendo.2015.216.
16. Hill MA, Yang Y, Zhang L, Sun Z, Jia G, Parrish AR, et al. Insulin resistance, cardiovascular stifening and cardiovascular disease. Metabolism. 2021;119: 154766. doi: 10.1016/j.metabol.2021.154766.
17. Fox KA, Fitzgerald G, Puymirat E, Huang W, Carruthers K, Simon T, et al. Should patients with acute coronary disease be stratified for management according to their risk? Derivation, external validation and outcomes using the updated GRACE risk score. BMJ Open. 2014;4:e004425. doi: 10.1136/bmjopen-2013-004425.
18. Pang S, Miao G, Zhou Y, Du Y, Rui Z, Zhao X. Addition of TyG index to the GRACE score improves prediction of adverse cardiovascular outcomes in patients with non-ST-segment elevation acute coronary syndrome undergoing percutaneous coronary intervention: A retrospective study. Front Cardiovasc Med. 2022;9:957626. doi: 10.3389/fcvm.2022.957626.
19. Dou G, Shan D, Wang K, et al. Integrating Coronary Plaque Information from CCTA by ML Predicts MACE in Patients with Suspected CAD. J Pers Med. 2022;12(4):596.
20. Kolte D, Yonetsu T, Ye JC, Libby P, Fuster V, Jang IK. Optical Coherence Tomography of Plaque Erosion: JACC Focus Seminar Part 2/3. J Am Coll Cardiol. 2021;78:1266-74. doi: 10.1016/j.jacc.2021.07.030.
21. Malaiapan Y, Leung M, White AJ. The role of intravascular ultrasound in percutaneous coronary intervention of complex coronary lesions. Cardiovasc Diagn Ther. 2020;10:1371-88. doi: 10.21037/cdt-20-189.
22. Cowie MR, Fisher M. SGLT2 inhibitors: mechanisms of cardiovascular benefit beyond glycaemic control. Nat Rev Cardiol. 2020;17:761-72. doi: 10.1038/s41569-020-0406-8.
23. Ussher JR, Drucker DJ. Glucagon-like peptide 1 receptor agonists: cardiovascular benefits and mechanisms of action. Nat Rev Cardiol. 2023;20:463-74. doi: 10.1038/s41569-023-00849-3.
24. Dimitriadis K, Adamopoulou E, Pyrpyris N, Sakalidis A, Leontsinis I, Manta E, et al. The effect of SGLT2 inhibitors on the endothelium and the microcirculation: from bench to bedside and beyond. Eur Heart J Cardiovasc Pharmacother. 2023;9:741-57. doi: 10.1093/ehjcvp/pvad053.
25. Zheng Z, Zong Y, Ma Y, Tian Y, Pang Y, Zhang C, et al. Glucagon-like peptide-1 receptor: mechanisms and advances in therapy. Signal Transduct Target Ther. 2024;9:234. doi: 10.1038/s41392-024-01931-z.
Downloads
Published
How to Cite
Issue
Section
Categories
License
Copyright (c) 2025 Internal Medicine

This work is licensed under a Creative Commons Attribution 4.0 International License.





